An stół operacyjny — zwany także stołem chirurgicznym — to specjalistyczna platforma medyczna przeznaczona do utrzymywania pacjenta w precyzyjnych, regulowanych pozycjach podczas zabiegów chirurgicznych, zapewniając chirurgom optymalny dostęp do pola operacyjnego, przy jednoczesnym zachowaniu bezpieczeństwa pacjenta, stabilności hemodynamicznej i zapobieganiu odleżynom. Właściwy stół operacyjny ma bezpośredni wpływ na wyniki operacji, wydajność sali operacyjnej, ergonomię personelu i bezpieczeństwo pacjenta — co czyni go jednym z najbardziej znaczących zakupów wyposażenia kapitałowego dokonywanych przez szpital lub ośrodek chirurgiczny.
Światowy rynek stołów operacyjnych wyceniono na ok 900 milionów dolarów w 2023 roku i stale rośnie, napędzany rosnącą liczbą zabiegów chirurgicznych, starzeniem się populacji oraz rozwojem procedur minimalnie inwazyjnych i wspomaganych robotami, które wymagają bardzo precyzyjnego pozycjonowania pacjenta. W tym przewodniku omówiono każdy aspekt wyboru stołu operacyjnego — rodzaje, kluczowe specyfikacje techniczne, systemy pozycjonowania, zgodność obrazowania, ograniczenia wagowe i kwestie związane z zaopatrzeniem — dzięki czemu inżynierowie kliniczni, dyrektorzy sal operacyjnych i zespoły zaopatrzeniowe mogą podejmować w pełni świadome decyzje.
Żaden projekt stołu operacyjnego nie jest optymalny dla każdej specjalizacji chirurgicznej. W placówkach wykonujących różne operacje chirurgiczne zazwyczaj stosuje się wiele typów stołów; wyspecjalizowane ośrodki inwestują w specjalnie zaprojektowane konfiguracje dla dominującego zestawu procedur.
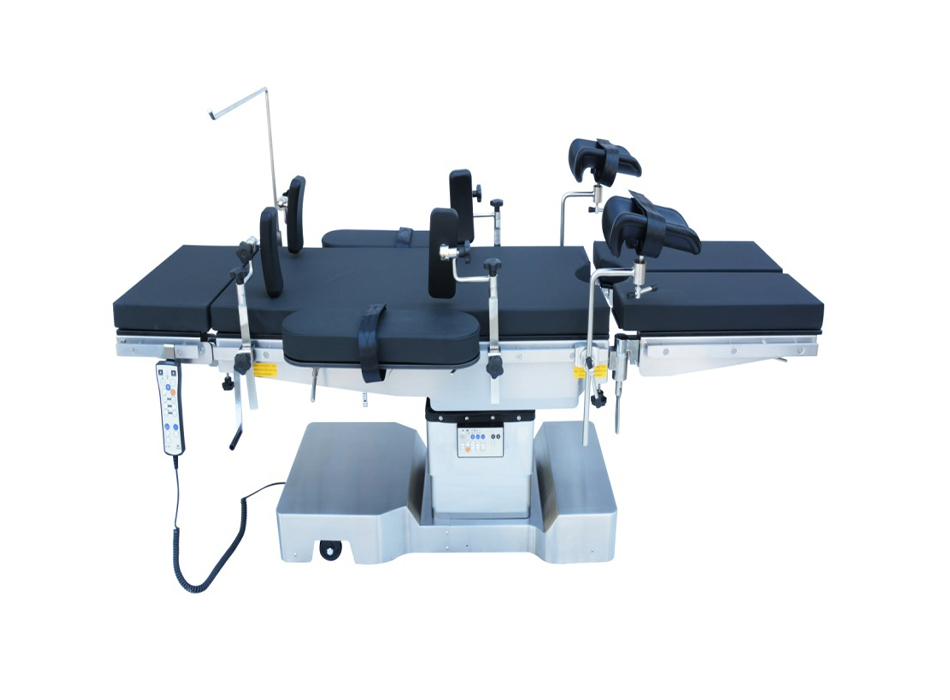
Stoły do chirurgii ogólnej to najbardziej wszechstronna konfiguracja — modułowa, z wymiennymi wkładkami sekcji i szerokim zakresem możliwości pozycjonowania, w tym Trendelenburga, odwróconego Trendelenburga, pochylenia bocznego, pozycji head-up i head-down oraz zgięcia sekcji nóg. Obsługują najszerszy zakres zabiegów, od ogólnej chirurgii jamy brzusznej i ginekologii po urazy i przypadki ortopedyczne. Zakresy regulacji wysokości stołu zazwyczaj obejmują od 650 mm do 1050 mm od podłogi do blatu stołu, mieszczący zarówno zespoły chirurgiczne siedzące, jak i stojące oraz pacjentów bariatrycznych wymagających niższych wysokości do przenoszenia.
Stoły ortopedyczne są przeznaczone do endoprotezoplastyki stawu biodrowego, wbijania gwoździ kości udowej, endoprotezoplastyki stawu kolanowego i zabiegów kręgosłupa. Zawierają radioprzezierne sekcje (zwykle z włókna węglowego) w całej strefie roboczej, co umożliwia obrazowanie fluoroskopowe podczas operacji, a także urządzenia trakcyjne i mocowania do pozycjonowania kończyn, które zapewniają kontrolowaną przyczepność mechaniczną do miejsc złamania. Montaż słupka krocza i systemy trakcji buta to cechy charakterystyczne konstrukcji stołów ortopedycznych. Pełna przezroczystość od stóp do głów to niezbywalna specyfikacja tabel urazów ortopedycznych.
W stołach neurochirurgicznych priorytetem jest precyzyjne, stabilne ustawienie głowy przy minimalnym ruchu podczas zabiegu — każde ugięcie stołu lub wibracje przekładają się bezpośrednio na ruch mózgu w miejscu operacji. Stosowane są z dedykowanymi systemami zacisków czaszkowych (Mayfield, ProneView), które mocuje się do części zagłówkowej stołu. Stromy Trendelenburg przy zabiegach tylnego dołu, ułożenie boczne przy podejściach skroniowych oraz ułożenie na brzuchu z rolkami klatki piersiowej przy zabiegach kręgosłupa wymagają sztywnej i precyzyjnej platformy. Wiele ośrodków neurochirurgicznych wykorzystuje blat z włókna węglowego na całej długości, aby umożliwić śródoperacyjne obrazowanie MRI lub CT bez konieczności przenoszenia pacjenta.
Stoły okulistyczne wymagają wyjątkowej stabilności i precyzyjnej regulacji pozycji — chirurg pracujący pod mikroskopem nie może tolerować żadnego odchylenia stołu ani wibracji. Stoły te często zawierają zintegrowane wsporniki ramion mikroskopu i systemy tłumienia drgań. Zakres wysokości rozciąga się niżej niż w przypadku ogólnych tabel - do około 450–500 mm od podłogi do góry — aby umożliwić pracę mikrochirurgiczną w pozycji siedzącej. Stoły laryngologiczne umożliwiają przechylenie boczne w przypadku zabiegów ucha i wyrostka sutkowatego oraz konfiguracje przypominające fotele w przypadku zabiegów na jawie.
Stoły do chirurgii sercowo-naczyniowej muszą obsługiwać rozszerzone procedury 4–12 godzin lub więcej , integrują się z pozycjonowaniem sprzętu perfuzyjnego i zapewniają wyjątkową redystrybucję ciśnienia, aby zapobiec odleżynom podczas długotrwałego bezruchu. Hybrydowe stoły operacyjne — stosowane w placówkach łączących możliwości chirurgii i radiologii interwencyjnej — muszą być w pełni kompatybilne z systemami RTG montowanymi na suficie (ramię C, płaski panel), wymagającymi całkowitej przezroczystości i konstrukcji kolumny stołu, która nie zasłania pola widzenia obrazowania pod żadnym kątem.
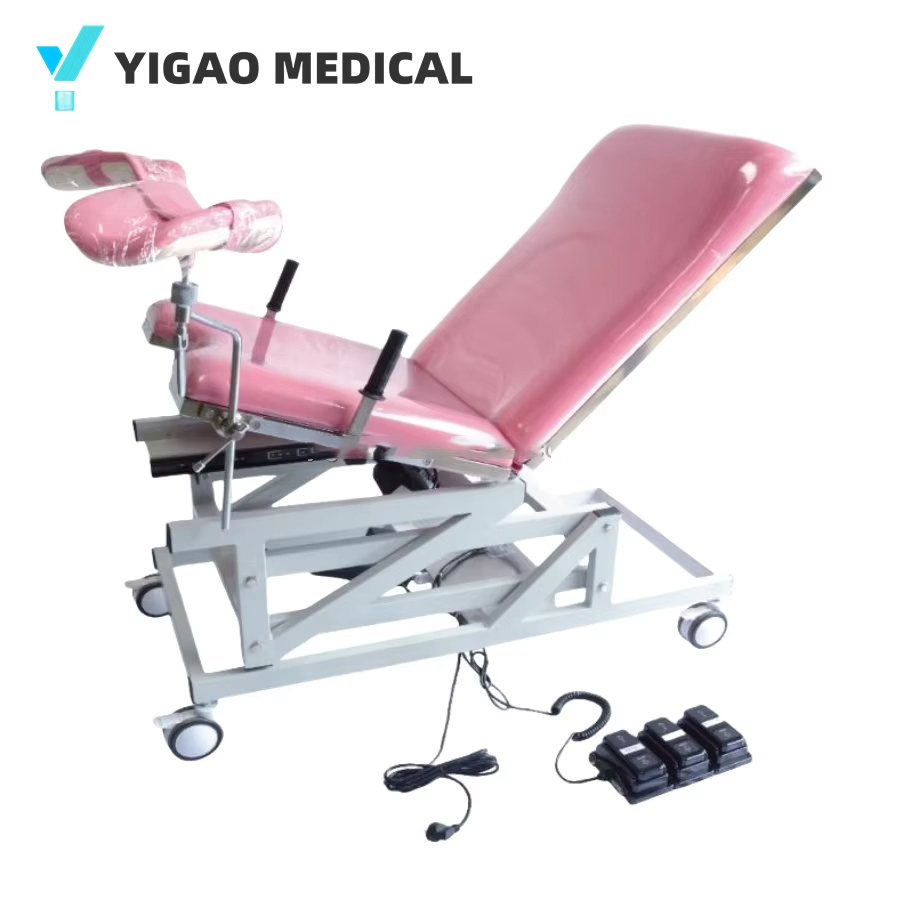
Zabiegi ginekologiczne i urologiczne często wymagają pozycji litotomijnej — pacjentka leży na wznak, z ugiętymi biodrami i kolanami, nogi wsparte na strzemionach. Stoły te są wyposażone w dedykowane przegubowe podpórki na nogi (laska cukrowa, strzemiona Allen, Yellofin), które niezależnie ustawiają nogi, oraz stromą funkcję Trendelenburga 30–40° jest to niezbędne w przypadku laparoskopowej chirurgii miednicy, poprawiające wizualizację poprzez przemieszczenie jelita do góry.
Standardowe stoły operacyjne są przystosowane do masy ciała pacjenta wynoszącej 200–250 kg (440–550 funtów) . Stoły bariatryczne zwiększają tę pojemność do 450–600 kg (990–1320 funtów) lub więcej, z szerszymi blatami (zwykle 580–650 mm w porównaniu ze standardowymi 500–530 mm), wzmocnioną konstrukcją kolumn, szerszą podstawą zapewniającą stabilność przechyłu bocznego i niskimi wysokościami przenoszenia zapewniającymi bezpieczne pozycjonowanie pacjenta. Populacja bariatryczna to najszybciej rosnąca grupa pacjentów w wielu zachodnich systemach opieki zdrowotnej, a niewystarczająca liczba stolików stwarza zarówno ryzyko dla bezpieczeństwa, jak i znaczną odpowiedzialność prawną.
Specyfikacje stołów operacyjnych należy oceniać pod kątem rzeczywistych wymagań chirurgicznych procedur wykonywanych w placówce, a nie ogólnych „standardowych” wartości. Poniższe parametry są najbardziej istotne klinicznie i operacyjnie.
| Specyfikacja | Typowy zasięg | Znaczenie kliniczne |
|---|---|---|
| Maksymalne obciążenie pacjenta (statyczne) | 200–600 kg | Limit bezpieczeństwa; nie może zostać przekroczona w żadnej pozycji, w tym w pozycji pochylonej |
| Zakres regulacji wysokości | 560–1100 mm (od podłogi do góry) | Niska pozycja do przenoszenia pacjenta; wysoka dla komfortu chirurga i ergonomii |
| Zakres Trendelenburga | 30–45° głową w dół | Laparoskopowa operacja miednicy wymaga ≥30°; Pozycja Fowlera do 80° |
| Pochylenie boczne (pochylenie) | 15–30° z każdej strony | przemieszczenie jelit; dostęp boczny; ułożenie nerek |
| Artykulacja tylnej części | -30° do 70° (oparcie) | Pozycja leżaka plażowego na ramieniu; pozycja krzesła podczas zabiegów na jawie |
| Artykulacja sekcji nóg | 0° do -90° (opuszczenie nóg) | Litotomia, Fowlera, ułożenie boczne |
| Długość stołu (z możliwością przedłużenia) | standardowo 1900–2100 mm; z możliwością przedłużenia do 2300 mm | Wysocy pacjenci wymagają wyprostów głowy i nóg; wkładki pediatryczne dla małych pacjentów |
| Szerokość stołu | standardowo 500–530 mm; bariatryczny 580–650 mm | Wąskie stoły ułatwiają dostęp chirurga; szersze stoły wymagane ze względu na bezpieczeństwo bariatryczne |
| Kompatybilność z ramieniem C i fluoroskopią | Częściowa lub pełna radioprzezierność | Top z włókna węglowego wymagany przy zabiegach ortopedycznych, urazowych i naczyniowych |
Układ napędowy — sposób zasilania stołu w celu regulacji wysokości i położenia — ma znaczący wpływ na przebieg pracy na sali operacyjnej, wymagania konserwacyjne, zużycie energii i precyzję pozycjonowania.
Stoły napędzane elektrycznie wykorzystują silniki elektryczne i systemy śrub pociągowych lub siłowników hydraulicznych do regulacji wszystkich funkcji stołu. Oferują najbardziej precyzyjne i powtarzalne pozycjonowanie – krytyczne w neurochirurgii, chirurgii robotycznej i zabiegach stereotaktycznych. Stoły elektryczne mogą przechowywać i przywoływać wstępnie ustawione pozycje pacjenta, umożliwiając szybką zmianę pozycji podczas wieloetapowych procedur bez konieczności ręcznego pomiaru i zgadywania. Stoły elektryczne są standardem w większości nowoczesnych sal operacyjnych dzięki połączeniu precyzji, szybkości i programowalności. Systemy zasilania awaryjnego baterią zachowują pełną funkcjonalność podczas przerw w zasilaniu – jest to ważny czynnik bezpieczeństwa w przypadku długich procedur.
Stoły hydrauliczne wykorzystują pompę nożną lub pompę elektryczną do zwiększania ciśnienia płynu hydraulicznego, który steruje funkcjami wysokości i pochylenia. Są z natury wytrzymałe — układy hydrauliczne są mniej podatne na awarie elektryczne i zapewniają dużą nośność jak na swoje rozmiary. Ograniczeniem jest to, że układy hydrauliczne wymagają okresowej konserwacji płynów (sprawdzanie poziomu płynu i wymiana zużytego płynu), niosą ze sobą niewielkie ryzyko wycieku płynu hydraulicznego i mogą nieznacznie zmieniać położenie w trakcie długotrwałych procedur wraz ze zmianą temperatury i lepkości płynu. Pozostają one powszechne w środowiskach o dużym obciążeniu, gdzie wytrzymałość mechaniczna jest ważniejsza od precyzji pozycjonowania.
Ręczne stoły operacyjne wykorzystują ręczne korby, dźwignie i mechanizmy blokujące do wszystkich regulacji. Nie wymagają żadnych systemów elektrycznych ani hydraulicznych, dzięki czemu nadają się do stosowania w placówkach o ograniczonych zasobach, szpitalach polowych i obiektach o zawodnym zasilaniu. Ich wady — wolniejsza regulacja, ograniczony zakres pozycjonowania, wysiłek fizyczny zespołu operacyjnego i brak możliwości przechowywania gotowych ustawień pozycji — sprawiają, że nie nadają się one do stosowania w ośrodkach chirurgicznych o dużej złożoności lub obsługujących dużą liczbę operacji w dobrze wyposażonych środowiskach.
Nowoczesne stoły elektryczne oferują wiele interfejsów sterowania — każdy z określonymi zaletami przepływu pracy:
Obrazowanie śródoperacyjne — fluoroskopia, prześwietlenie ramienia C, tomografia komputerowa i rezonans magnetyczny — jest wykorzystywane w coraz większej liczbie zabiegów chirurgicznych, a stół operacyjny nie może zasłaniać pola widzenia systemu obrazowania. Zgodność obrazowania to jedna z najbardziej złożonych technicznie specyfikacji przy zamawianiu stołów operacyjnych.
Blaty z kompozytu włókna węglowego zapewniają wytrzymałość konstrukcyjną porównywalną ze stalą, a jednocześnie są w dużej mierze przezroczyste dla promieni rentgenowskich – co zwykle zapewnia tłumienie równoważne aluminium mniejsze niż 1 mm w całym polu obrazowania. Nakładki z włókna węglowego są obowiązkowe w przypadku urazów ortopedycznych, zabiegów naczyniowych i kręgosłupa, gdzie śródoperacyjna fluoroskopia pomaga w umieszczeniu implantu. Są one również wymagane w przypadku hybrydowych stołów operacyjnych używanych z montowanymi na suficie systemami detektorów z płaskim panelem. Ograniczenie: blaty z włókna węglowego są znacznie droższe niż standardowe blaty z pianki/tapicerki i wymagają ostrożnego obchodzenia się, aby uniknąć rozwarstwienia w wyniku uderzenia.
Konstrukcja kolumny (cokołu) podtrzymująca blat określa, jak swobodnie ramię C może obracać się wokół pacjenta. Stoły jednokolumnowe (monopedalne) zapewniają najlepszy dostęp do ramienia C — kolumna jest umieszczona po stronie stóp lub głowy, dzięki czemu cała długość strefy pacjenta jest dostępna pod dowolnym kątem. Stoły dwukolumnowe (dwunożne) mają kolumny zarówno u szczytu, jak i u stóp, co ogranicza ruch ramienia C na całej długości stołu.
W przypadku hybrydowych zabiegów operacyjnych i zabiegów interwencyjnych wymagających systemów obrazowania montowanych na suficie (angiografia rotacyjna, tomografia komputerowa z wiązką stożkową) tabela musi zapewniać minimalny prześwit pod blatem 400 mm aby umożliwić swobodne obracanie się suwnicy obrazowej wokół pacjenta — jest to specyfikacja, która eliminuje większość konwencjonalnych konstrukcji stołów operacyjnych i wymaga specjalnie zaprojektowanych platform do angiografii lub hybrydowych stołów.
Śródoperacyjne badanie MRI (iMRI) w zabiegach neurochirurgii i kręgosłupa wymaga stołów zbudowanych w całości z materiałów kompatybilnych z MRI (wymagających MR) – bez jakichkolwiek elementów ferromagnetycznych. Tabele te muszą określać Status warunkowy MR przy określonej wartości Tesli systemu MRI placówki (1,5 T lub 3 T), ponieważ materiały akceptowalne przy 1,5 T mogą być niebezpieczne przy 3 T. Stoły iMRI należą do najdroższych i najbardziej specjalistycznych konfiguracji stołów operacyjnych pod względem kosztów 150 000–300 000 dolarów lub więcej dla kompletnych systemów.
Pozycjonowanie chirurgiczne jest jedną z głównych przyczyn możliwych do uniknięcia uszkodzeń okołooperacyjnych, w tym uszkodzeń nerwów obwodowych, urazów uciskowych, zespołu ciasnoty przedziałowej i niestabilności hemodynamicznej. Stół operacyjny musi zapewniać wymagany zakres pozycjonowania, a jednocześnie posiadać zabezpieczenia chroniące przed uszkodzeniami związanymi z pozycjonowaniem.
Odleżyny w miejscu zabiegu chirurgicznego (SPI) — dawniej zwane śródoperacyjnymi odleżynami — są uznanym zdarzeniem zagrażającym bezpieczeństwu pacjenta, które wydłuża hospitalizację, zwiększa koszty i powoduje znaczne szkody dla pacjenta. Podstawowym narzędziem zapobiegawczym jest system materacy na stół operacyjny.
Zabiegi chirurgiczne trwałe ponad 2–3 godziny niosą ze sobą znacznie podwyższone ryzyko urazów uciskowych – szczególnie w okolicy kości krzyżowej, pięt i potylicy. Ryzyko zwiększa się dodatkowo w przypadku unieruchomienia pacjenta w znieczuleniu, niestabilności hemodynamicznej i niskiej temperatury ciała (co zmniejsza perfuzję tkanek). Nowoczesne systemy materacy na stoły operacyjne rozwiązują ten problem poprzez:
Wartość platformy stołu operacyjnego jest w dużej mierze zdeterminowana zakresem i jakością ekosystemu akcesoriów. Systemy szyn muszą pomieścić pełen zakres wymaganych osprzętów z wymuszonym blokowaniem i bez luzów — ruch akcesoriów podczas operacji jest zdarzeniem zapewniającym bezpieczeństwo.
Stół operacyjny jest powierzchnią o dużym kontakcie i wysokim ryzyku skażenia w środowisku chirurgicznym. Jego konstrukcja musi umożliwiać dokładne odkażanie pomiędzy skrzynkami i być odporna na degradację w wyniku powtarzającego się narażenia na chemiczne środki dezynfekcyjne.
W większości jurysdykcji stoły operacyjne są klasyfikowane jako aktywne wyroby medyczne klasy II lub IIb, pod warunkiem uzyskania zezwolenia regulacyjnego przed wejściem na rynek. Kluczowe standardy i certyfikaty do sprawdzenia podczas zakupów obejmują:
Decyzje o zakupie stołu operacyjnego wiążą się ze znaczną inwestycją kapitałową – koszt standardowych stołów elektrycznych 20 000–60 000 dolarów ; Oferujemy specjalistyczne stoły ortopedyczne, neurochirurgiczne i hybrydowe 80 000 do 300 000 dolarów — i musi uwzględniać całkowity koszt posiadania w porównaniu z typowym Żywotność 10–15 lat .